前景广阔 | 大发展中的癌症免疫疗法
《科学》杂志在2013年将免疫疗法列为当年科学的十大突破之一,认为这标志着癌症治疗方法的彻底转变。免疫疗法,就是通过多种手段,调节、激活人体的免疫系统来治疗疾病的一类方法,治疗肿瘤是免疫疗法最主要的应用领域。包括免疫细胞疗法、免疫检查点抑制剂等一系列基于人体免疫系统原理的疗法相继出现,配合传统的放疗、化疗,以及先进的基因检测技术,给癌症治疗带来了新的曙光并在多个领域取得了显著的进展。

免疫疗法在乳腺癌的新进展
全球每年女性乳腺癌患者新发病例数为138万,是危害女性健康的一大恶性肿瘤,约5%-10%的乳腺癌是家族性的。BRCA1和BRCA2基因胚系突变是遗传性乳腺癌最常见的病因。通过基因检测可以发现可能存在的乳腺癌的潜在风险,免疫疗法与基因检测的联合将更加有助于肿瘤的具体治疗,提供有价值的重要参考。
在乳腺癌中,有一类叫做“三阴性乳腺癌”的亚型。这些乳腺癌的肿瘤表面缺乏雌激素受体(ER)、孕激素受体(PR)、以及人类表皮生长因子受体(HER2),因此常见的内分泌疗法或是抗HER2疗法对这类患者无能为力。来自澳大利亚沃尔特与伊丽莎-霍尔研究所(Walter and Eliza Hall Institute)和彼得-麦卡伦癌症中心(Peter MacCallum Cancer Centre)的研究人员首次证实联合使用两种免疫治疗药物能够有效地治疗在发生BRCA1突变的女性患者体内出现的一种被称作三阴性乳腺癌的侵袭性乳腺癌。
癌症免疫疗法靶向实体瘤新突破
基于T细胞的免疫疗法对于癌症的治疗提供了巨大的希望,在针对血液癌症的初期试验中已经取得了初步成功。然而,对于实体瘤的治疗来说目前仍然十分困难。目前细胞因子风暴以及缺乏肿瘤特异性的抗原成为CAR-T治疗实体瘤面临的主要挑战。为此,针对肿瘤内特异性抗原的抗体研发技术为CAR-T治疗实体瘤提供了全新的途径。
2017年6月,致力于开发针对实体瘤的新型T细胞免疫治疗的美国优瑞科生物技术公司与世界著名癌症研究和治疗中心City of Hope 共同宣布,将开展一项名为ET1402L1-CAR的开放标签,剂量爬坡的嵌合抗原受体T细胞免疫疗法(CAR-T)临床一期试验。这项CAR-T疗法针对的是作为肝癌主要类型的肝细胞癌(hepatocellular carcinoma, HCC)。该试验是世界首个针对细胞胞内抗原的CAR-T临床试验,不仅对肝癌患者意义重大,更是有望为肺癌、前列腺癌等其他难治的实体肿瘤的治疗提供一个全新途径。


免疫疗法的“新战士”
免疫系统中除了T细胞这一强有力对抗癌症的细胞外,还有另外一类免疫细胞如NK细胞与巨噬细胞也可以被用于治疗癌症,为免疫疗法的发展提供了新的支撑。
NK细胞全称自然杀伤细胞,具有细胞毒性和免疫调节双重功能。NK细胞源自骨髓,通过识别自体MHC I分子的训练后获得区分“敌我”的能力。NK细胞有两方面抗癌作用,一是上述的对肿瘤细胞的直接杀伤,通过释放后穿孔素和颗粒酶或通过死亡受体杀死肿瘤细胞;二是它通过分泌细胞因子和趋化因子扮演免疫系统的调节细胞角色,激活T细胞等的杀伤作用。目前用于肿瘤免疫治疗的NK细胞策略有:体外活化的自体或异体NK细胞治疗;联合NK细胞和单抗药(如免疫检查点抑制剂)来诱导抗体特异的细胞毒性;构建CAR-NK细胞免疫疗法。
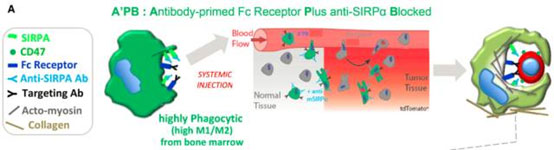
巨噬细胞同样可以经过改造变成攻击癌症的有力武器。宾夕法尼亚大学工程与应用科学学院、宾夕法尼亚佩雷尔曼医学、物理科学肿瘤中心的研究人员设计出的这种工程化巨噬细胞,自然不同于普通的巨噬细胞。工程化巨噬细胞能够循环通过小鼠的身体,侵入实体瘤并特异性地吞噬其中的人类癌细胞。研究者表示,通过对巨噬细胞再设计,使其结合癌症特异性靶向抗体,然后这些巨噬细胞会进入实体肿瘤,并迅速推动人类肿瘤的消退,而且不会产生任何可测量的毒性作用。
一直以来,人类对于肿瘤治疗的探索始终未曾停歇,从束手无策到拥有各种治疗手段使患者的生存期得到延长,再到目前带给人们无限希望的免疫肿瘤治疗趋势,相信随着科学研究的不断突破,人类攻克癌症的一天不会太遥远。